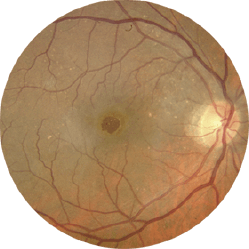
Il foro maculare consiste in una lacerazione della regione centrale della retina, detta macula. Questo difetto appare solitamente dopo i 50 anni, è più frequente nelle donne (in proporzione 3:1) ed è bilaterale (la malattia colpisce entrambi gli occhi) nel 15% dei casi.
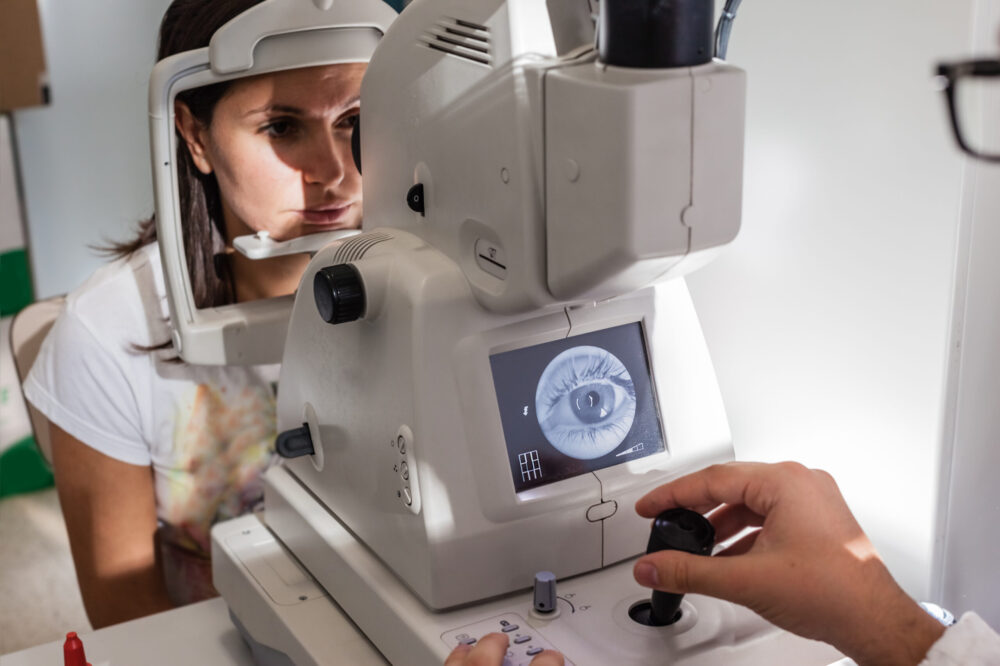
La prognosi e la cura del foro oculare dipendono dalle dimensioni e dallo spessore della lacerazione, per questo motivo occorre sottoporsi ad una scansione della macula (OCT o Tomografia a Coerenza Ottica) prima di procedere con il trattamento.
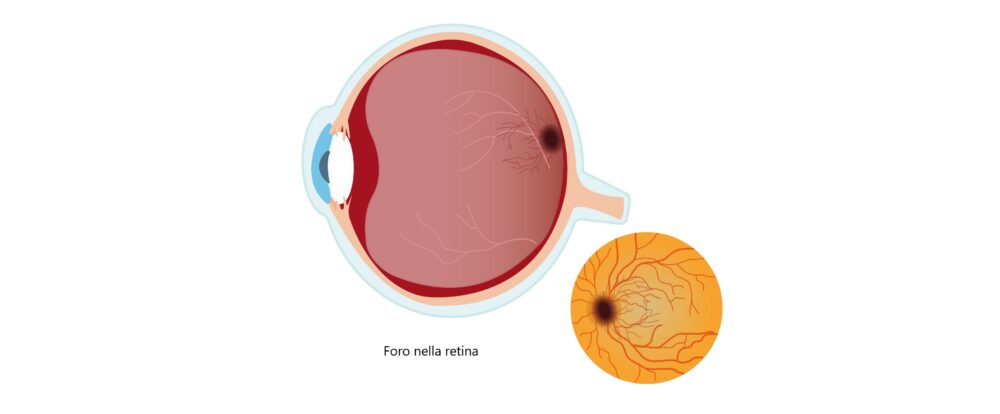
In alcuni casi il vitreo, distaccandosi dalla retina, può generare un foro a tutto spessore nella macula.
Quali sono le cause del foro maculare?
I principali fattori di rischio che portano alla comparsa del foro maculare sono:
- Trazione dell’umor vitreo sulla retina dovuta al distacco posteriore del vitreo dalla parete posteriore del bulbo oculare. Questo fenomeno è solitamente associato al normale processo d’invecchiamento e non ad una malattia specifica. Lo spazio tra la superficie interna della retina e il retro del cristallino è occupato da una sostanza gelatinosa chiamata umor vitreo. Con il passare del tempo ed il procedere dell’età, questo gel si restringe e si allontana dalla retina (e dalla macula), normalmente senza conseguenze negative per la vista. In alcuni casi l’umor vitreo si stacca dalla macula e, non riuscendo a liberarsene, il tessuto maculare si allunga fino a strapparsi e a formare un buco nella retina.
- Trauma oculare.
- Un intervento chirurgico per la cura di un distacco di retina.
- Edema prolungato della macula.
Quali sono i sintomi del foro maculare?
Le manifestazioni cliniche del foro maculare possono variare a seconda dello stadio della malattia: le prime fasi possono essere completamente asintomatiche mentre nello stadio finale si può manifestare una grave perdita della vista con la comparsa di un punto cieco al centro del campo visivo (scotoma).
I principali sintomi della presenza di questo buco nella retina sono:
- Metamorfopsia o visione distorta degli oggetti;
- Diminuzione o perdita dell’acuità visiva e, di conseguenza, della capacità di riconoscere piccoli dettagli a qualsiasi distanza;
- Macropsia o micropsia (gli oggetti ci appaiono più grandi o più piccoli di quanto non siano realmente);
- Segno di Watzke-Allen
Dato chiave
Nella maggior parte dei casi, il foro maculare si sviluppa a causa di cambiamenti nell’occhio dovuti all’invecchiamento.
Come si classificano i fori maculari?
I fori maculari possono essere classificati in base a diversi fattori
Il modo in cui influenzano la retina:
Foro maculare completo
Quando lo strappo interessa l’intero spessore della retina.
Foro lamellare dell’occhio
Quando influenza lo spessore della retina solo parzialmente.
Pseudoforo
In questo caso, il paziente di solito è affetto da membrana epiretinica (MER).
La loro origine:
Fori maculari post-traumatici
Sono quelli che compaiono a causa di traumi diretti o indiretti a carico dell’occhio.
Fori maculari idiopatici
Quando non c’è un trauma precedente che giustifichi la comparsa del problema e questo è solitamente legato all’età del paziente.
Fori maculari miopici
Si presentano in pazienti con un elevato grado di miopia. Il problema, in questo caso, si verifica in giovane età e può portare ad un distacco della retina.
-
Articolo correlato
Cos’è la distrofia della macula?
Come si diagnostica?
Per diagnosticare la presenza del foro maculare l’oculista ricorrerà a due tipi d’esame:
- L’esame del fondo oculare, previa dilatazione della pupilla;
- La Tomografia a Coerenza Ottica (OCT), ovvero l’esame non invasivo che permette di stabilire lo stadio della malattia dando un quadro generale delle condizioni della retina. Questo particolare ecografo agisce attraverso una luce laser che, riflessa sul fondo dell’occhio, permette di individuare infiammazioni liquidi e strutture anche di pochi micron di grandezza.
In cosa consiste il trattamento?
Generalmente per curare il foro maculare o il foro lamellare è necessario un trattamento chirurgico che andrà effettuato solo dopo una valutazione completa dello stato di salute visiva del paziente.
Questo trattamento prende il nome di vitrectomia e consiste nell’asportazione del corpo vitreo e dello strato più interno della retina, chiamato membrana limitatrice interna, che di solito è la causa principale della trazione e rottura della macula.
La chirurgia viene conclusa inserendo nel bulbo oculare gas oppure aria e viene chiesto al paziente di rimanere, nei tre giorni post-operatori, in posizione prona perché agevola la chiusura del foro, velocizzando il miglioramento visivo.
L’aria o il gas si riassorbiranno nel giro di 3-7 giorni.
L’esito finale sulla nostra salute visiva dipenderà, in larga misura, dall’abilità del chirurgo, oltre che da altri fattori, come il timing chirurgico, la dimensione e l’origine del foro maculare.
Com’è il post operatorio?
Il recupero post-operatorio dipende dall’entità del danno a livello della macula e dallo stadio di evoluzione del foro al momento dell’intervento.
Nei primi giorni dopo l’intervento di vitrectomia può persistere una lieve visione distorta correlata ad un annebbiamento della vista e alla presenza di mosche volanti nel campo visivo.
Esistono però alcuni accorgimenti che, se effettuati durante le prime settimane, possono velocizzare la guarigione:
- Indossare occhiali da sole all’aperto in quanto si rimane sensibili alla luce;
- Utilizzare colliri antibiotici e non strofinare l’occhio;
- Dormire proni e mantenere il capo in avanti durante il giorno;
- Evitare ambienti malsani e ricchi di polvere;
- Evitare sforzi fisici per i primi 2-3 giorni;
- Prestare attenzione a tutte le attività quotidiane che coinvolgono il viso (lavarsi la faccia, radersi, fare la doccia).
Il medico consiglierà poi tre controlli post-operatori per verificare l’efficacia dell’intervento: il giorno dopo l’operazione, la settimana successiva e tre settimane dopo.
Che risultati si possono ottenere?
I risultati sono molto promettenti e più del 90% dei fori viene richiuso dopo una sola operazione. La vista invece, pur migliorando, difficilmente torna alla normalità.
Solo nei casi in cui l’intervento viene eseguito durante le prime fasi della malattia il recupero della vista può essere quasi totale.
Per questo motivo è fondamentale che il foro maculare venga individuato e diagnosticato tempestivamente in modo da recuperare per quanto più possibile la propria capacità visiva.
Il miglioramento visivo viene riscontrato solitamente dopo 6 mesi dall’intervento e, in alcuni casi, è persino necessario attendere un anno intero.
Lo sapevi che?
- Una volta che appare un foro maculare, la possibilità che si chiuda spontaneamente è molto piccola.
- La tomografia a coerenza ottica (OCT) è diventata un test fondamentale per la diagnosi e il monitoraggio dei fori maculari, in quanto fornisce dettagli sullo stato della macula che non possono essere osservati esclusivamente attraverso l’analisi del fondo dell’occhio.
Come vede una persona con un foro oculare?
Nel paziente che presenta un foro maculare si può verificare una visione sfuocata (diminuzione dell’acuità visiva) e spesso distorta (vedi le linee rette curve = metamorfopsia). Può inoltre capitare di vedere zone oscure soprattutto nella parte centrale del campo visivo (scotomi).
Come si rilevano i fori maculari?
I fori maculari vengono solitamente diagnosticati nello studio dell’oculista attraverso un esame della parte posteriore dell’occhio. Ulteriori test come la tomografia a coerenza ottica (OCT) o la retinografia sono talvolta richiesti nel corso del processo diagnostico.
Si possono prevenire?
Esami oculari fatti regolarmente possono permette rilevare lesioni della retina o del fondo oculare che altrimenti potrebbero passare inosservate. Per questo motivo è importante che la popolazione a rischio (ad esempio i miopi o le persone che hanno già avuto un foro maculare) effettui un controllo oftalmologico completo almeno una volta all’anno.
Come si curano i fori maculari?
Oltre che il trattamento chirurgico noto come vitrectomia, in casi selezionati i fori maculari possono ora essere trattati anche con iniezioni intravitreali di un farmaco che ha la capacità di rilasciare piccole e puntiformi trazioni vitreomaculari. La risoluzione della trazione porta ad una spontanea risoluzione del problema.
. . . . . .
NOTA BENE
I contenuti medici inclusi nel sito web sono stati scritti e rivisti da personale medico qualificato. Le informazioni contenute in questo sito sono presentate a solo scopo informativo e non intendono sostituire in alcun modo il parere del proprio medico curante o della visita specialistica. In nessun caso costituiranno la diagnosi o la prescrizione di un trattamento.

Articolo supervisionato dal
Medico chirurgo e Direttore Sanitario di Clinica Baviera Bologna
Collabora con Clinica Baviera come Chirurgo Oculista e Direttore Sanitario di Clinica Baviera Bologna dal 2020. È esperto in topografia corneale, oct, fluorangiografia, laser retinico e yag laser per la cataratta secondaria. Nella sua carriera ha svolto oltre 12.500 interventi tra chirurgia della Cataratta, chirurgia della Presbiopia, della Cornea, dello Pterigio, chirurgia del Glaucoma, chirurgia refrattiva e impianti di lente da camera posteriore (ICL). Esperto di chirurgia Palpebrale (Ectropion/Entropion, Dermatocalasi, Xantelasma, Calazio) e delle vie Lacrimali. Nel 2017 ha pubblicato una tecnica personale per la chirurgia dello Pterigio.