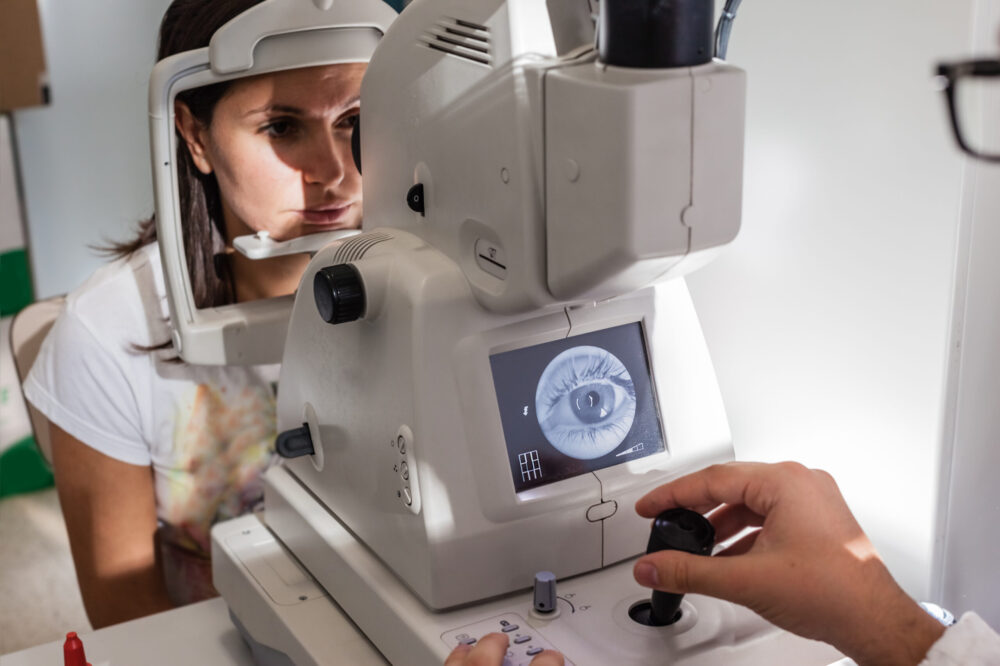
La pachimetria corneale è un’analisi strumentale non invasiva – praticata per mezzo di un microscopio speculare o di un tomografo ottico a coerenza.
Viene utilizzata per misurare il valore dello spessore corneale, ovvero l’area trasparente posta davanti all’iride, al fine di diagnosticare e monitorare l’evoluzione di patologie oculari come il glaucoma o il cheratocono, oltre a studiare le caratteristiche dell’area corneale in vista di interventi di chirurgia refrattiva o corneale. Il centro della cornea corrisponde al punto più sottile.
A cosa serve la pachimetria corneale?
L’esame pachimetrico è importante per misurare lo spessore corneale per diversi aspetti:
- Diagnosi del cheratocono: serve a rilevare l’evoluzione della patologia del cheratocono, che si caratterizza con un progressivo assottigliamento corneale.
- Diagnosi del glaucoma: la pachimetria viene eseguita per monitorare l’ipertono oculare.
- Chirurgia refrattiva: insieme alla topografia corneale è una delle osservazioni diagnostiche più importanti per verificare l’idoneità alla chirurgia refrattiva, ossia per la correzione di miopia, ipermetropia, astigmatismo e presbiopia.
- Chirurgia corneale: la pachimetria è utilizzata anche in caso di interventi corneali come cross-liking, anelli intrastomali o trapianto di cornea.
- Edema corneale: utilizzato per la valutazione della patologia corneale.
- Portatori di lenti a contatto: indispensabile per la valutazione delle variazioni corneali e lo stato di idratazione, disidratazione della stessa.
Come viene effettuato l’esame?
La pachimetria corneale è un esame oculare non invasivo, semplice e indolore che non richiede nessun tipo di preparazione e viene effettuato durante una visita oculistica con un macchinario specifico: il pachimetro ad ultrasuoni (a contatto).
La sua procedura è la seguente:
- Viene fatto sedere il paziente su una poltrona.
- Il personale specializzato effettua la prova strumentale, instillando una goccia di collirio anestetico nell’occhio (per evitare la sensazione di fastidio mentre si sfiora la superficie corneale).
- Successivamente viene appoggiata una piccola sonda (simile ad una penna) al centro della cornea per rilevare lo spessore che effettua la misurazione per mezzo degli ultrasuoni.
- I dati vengono acquisiti in pochi secondi da un computer.
- L’esame può essere ripetuto più volte, con la misurazione in diversi punti della superficie della cornea.
Dato chiave
Uno spessore corneale maggiore del normale può essere associato a condizioni come l’edema corneale o influenzare la valutazione della pressione intraoculare.
Quali strumenti vengono utilizzati?
Oltre al pachimetro corneale ultrasonico, che è lo strumento più utilizzato, possono essere usate altre tecniche come:
- Pachimetria ottica: non prevede nessun contatto con la parte esterna dell’occhio (fa eccezione la microscopia confocale – funzionale a visualizzare tutti gli strati che costituiscono la cornea e a individuarne i punti più fragili – che prevede la presenza di un gel tra l’occhio del paziente e lo strumento di analisi).
- Mappa pachimetrica: in questo esame viene individuato lo spessore della cornea in più punti della mappa corneale, compreso il punto più sottile.
-
Articolo correlato
Topografia corneale o mappa corneale, cos’è?
Quali sono i valori normali di una pachimetria corneale?
La pachimetria corneale viene misurata in micrometri (millesimi di millimetro o “µm”).
Basandosi su questa unità di misura lo spessore normale di una pachimetria corneale è:
- di poco superiore a mezzo millimetro (520-550 µm) nella maggior parte dei casi;
- tra 460 e 620 µm nei casi più rari.
Nel caso in cui i valori corneali siano molto ridotti si possono sviluppare diverse problematiche tra cui:
- il cheratocono;
- la cheratite o ulcera corneale;
- aggravi glaucomatosi (le stesse patologie responsabili dell’alterazione dello spessore corneale).
Se invece i valori corneali sono alti si tende ad essere protetti da queste patologie.
È necessaria una preparazione all’esame?
Come già affermato, questo esame, svolto da un medico oculista nel corso di una visita in regime ambulatoriale, non richiede nessun tipo di preparazione specifica da parte del paziente, né richiede la dilatazione della pupilla.
Solo nel caso in cui venga svolta una pachimetria ad ultrasuoni (invece di utilizzare il pachimetro ottico) verrà usato, all’inizio, un collirio a base di novesina per anestetizzare la superficie oculare: per questo motivo, sarebbe consigliato comunicare al medico eventuali allergie ad anestetici.
Domande Frequenti
Chi può eseguire questo esame?
L’esame della pachimetria corneale può essere svolto da tutti e a qualsiasi età.
È importante, però, tener conto dei seguenti casi:
- Nei bambini ci dev’essere attiva collaborazione nel corso della misurazione, in modo da garantire risultati attendibili (la semplice chiusura involontaria dell’occhio potrebbe infatti portare a far ripetere l’esame).
- Nei casi di cheratocono (malattia degenerativa della cornea) i dati ottenuti in precedenza non valgono più in quanto la malattia tende a cambiarli.
- Prima e dopo l’intervento chirurgico la pachimetria serve a valutare i cambiamenti di spessore e superficie della cornea.
La pachimetria fa male o è pericolosa?
L’esame pachimetrico non è un’indagine pericolosa per la vista, richiede solo cooperazione da parte del paziente e non comporta alcun rischio, nella misura in cui il contatto tra lo strumento di analisi e l’occhio del paziente è minimo. Non è un esame doloroso da eseguire, in quanto prevede la somministrazione di un collirio anestetico che rende l’intervento estremamente delicato.
Vi è, teoricamente, la possibilità che lo sfioramento tra la sonda pachimetrica e la cornea aumenti il rischio di sviluppare infezioni o traumi corneali: si tratta, tuttavia, di una possibilità abbastanza remota e improbabile.
. . . . . .
NOTA BENE
I contenuti medici inclusi nel sito web sono stati scritti e rivisti da personale medico qualificato. Le informazioni contenute in questo sito sono presentate a solo scopo informativo e non intendono sostituire in alcun modo il parere del proprio medico curante o della visita specialistica. In nessun caso costituiranno la diagnosi o la prescrizione di un trattamento.

Articolo supervisionato dal
Medico chirurgo e Direttore Sanitario di Clinica Baviera Bologna
Collabora con Clinica Baviera come Chirurgo Oculista e Direttore Sanitario di Clinica Baviera Bologna dal 2020. È esperto in topografia corneale, oct, fluorangiografia, laser retinico e yag laser per la cataratta secondaria. Nella sua carriera ha svolto oltre 12.500 interventi tra chirurgia della Cataratta, chirurgia della Presbiopia, della Cornea, dello Pterigio, chirurgia del Glaucoma, chirurgia refrattiva e impianti di lente da camera posteriore (ICL). Esperto di chirurgia Palpebrale (Ectropion/Entropion, Dermatocalasi, Xantelasma, Calazio) e delle vie Lacrimali. Nel 2017 ha pubblicato una tecnica personale per la chirurgia dello Pterigio.