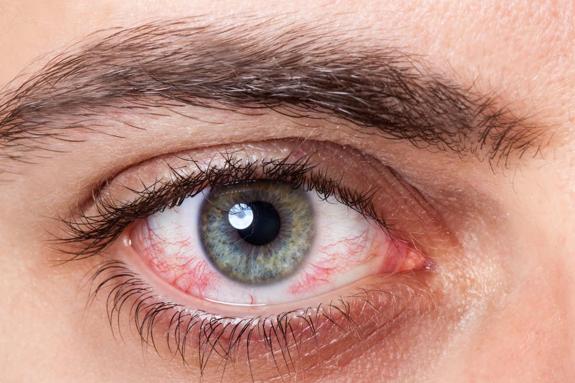
La xeroftalmia è una grave patologia oculare causata da un’elevata carenza di vitamina A, che può danneggiare la funzione visiva. La principale caratteristica è data dalla secchezza oculare che può degenerare in ulcerazione corneale (ovvero cheratomalacia) e in cheratocongiuntivite secca. Il significato etimologico della parola infatti è “occhio secco”, dal greco xero, “secco”, e ophthalmós, “occhio”.
Quali sono i sintomi?
Per quanto riguarda i sintomi della xeroftalmia, i disturbi lamentati dai pazienti sono vari:
- L’emeralopia (o cecità notturna): il primo sintomo a comparire e porta a difficoltà visiva in condizioni di scarsa illuminazione;
- Xerosi Congiuntivale: sintomo che si manifesta con il progredire della malattia rendendo la congiuntiva secca, insensibile ed ispessita. Nelle fasi più avanzate questo può danneggiare la cornea creando ulcerazioni;
- Cheratomalacia: se la xeroftalmia non viene curata può provocare questo sintomo oculare che causa l’essicamento e opacizzazione della cornea con il rischio concreto di perdere definitivamente la vista o compromettere seriamente il bulbo oculare.
In modo da saper riconoscere la xeroftalmia in tempo per evitare che provochi danni irrimediabili alla nostra vista è molto importante rivolgersi al proprio medico di fiducia qualora appaiano questi sintomi generici:
- Sensazione di sabbia negli occhi;
- Fotofobia;
- Prurito e bruciore oculare;
- Dolore oculare;
- Arrossamento della congiuntiva;
- Secchezza oculare
-
Articolo correlato
Cheratite oculare o ulcera corneale nell’occhio?
Quali sono le cause della xeroftalmia?
Solitamente la xeroftalmia è dovuta alla perdita di cellule della congiuntiva e da un’alterazione dell’epitelio congiuntivale ma le sue cause possono essere numerose. Le principali sono:
- Deficit di Vitamina A (un problema che colpisce prevalentemente i paesi in via di sviluppo) o il suo malassorbimento;
- Insufficiente secrezione di acqua, come nel caso della cheratocongiuntivite secca o nella sindrome di Sjögren (una malattia infiammatoria autoimmune che determina una graduale riduzione del funzionamento delle ghiandole esocrine come quelle salivari, lacrimali e sudoripare).
- Carente secrezione lipidica delle ghiandole lacrimali di Meibomio;
- Artrite reumatoide e altre malattie reumatologiche;
- Ustioni chimiche o termiche;
- Farmaci della categoria dei diuretici, antidepressivi e beta-bloccanti;
- Malattie epatiche croniche;
- Pancreatite.
Come si diagnostica?
La diagnosi si basa sulla sintomatologia e l’elemento principale è il controllo dei livelli di apporto di Vitamina A. Questi valori vengono misurati in diversi modi:
- Il test di Schirmer: semplice, rapido e non invasivo, che misurerà la secrezione lacrimale basale, ovvero, il grado di umidificazione dell’occhio;
- La citologia ad impressione congiuntivale: esame che, mediante il prelievo di un campione, consente di valutare gli strati cellulari della parte superficiale dell’epitelio congiuntivale.
Nonostante sia credenza comune è importante non basare la propria diagnosi esclusivamente sulla presenza delle macchie di Bitot (dette anche “macchie congiuntivali”) perché possono essere causate da una condizione di malnutrizione generale e non necessariamente da una carenza di Vitamina A.
Dato chiave
È essenziale consultare un oculista se si notano cambiamenti nella vista o sintomi di secchezza oculare. La comparsa di ulcere e cicatrici corneali è un’emergenza medica.
Qual è il trattamento?
L’integrazione di Vitamina A, somministrata sia intramuscolo che per via orale, è uno degli elementi fondamentali per la regressione della cecità notturna e della xerosi oculare. Questa soluzione dovrebbe garantire la cura della malattia in tempi non troppo lunghi.
Tuttavia, quando la malattia ha già coinvolto la cornea, il trattamento diviene più complesso. In questi casi, infatti, è necessario:
- Mantenere costante il livello di umidificazione dell’occhio grazie all’ausilio di prodotti che sostituiscano la funzione normalmente svolta dalle lacrime;
- Evitare accuratamente l’esposizione a fonti di calore eccessivo o al vento;
- Applicare un lubrificante oculare che eviti di danneggiare ulteriormente le zone oculari colpite da xerosi;
- Non utilizzare corticosteroidi: si può invece ricorrere agli antibiotici per scongiurare il rischio di infezioni batteriche.
Domande Frequenti
Quali sono i rischi?
Le complicazioni principali riguardano il rischio di sviluppare infezioni batteriche/fungine e, solo nei casi più gravi e solitamente non curati per tempo, lesioni della cornea che, a loro volta, possono determinare l’insorgere di ulcere e cicatrici.
In caso di deficit avanzato di vitamina A, la cornea può essiccarsi e diventare opaca, sviluppando erosioni e abrasioni che possono causare danni temporanei o permanenti alla capacità visiva e, talvolta, in assenza di trattamento, portare alla cecità.
Di quanta vitamina A abbiamo bisogno?
Il fabbisogno giornaliero di Vitamina A (o retinolo) è di circa 0,6-0,7 mg, che possono aumentare fino 0,95 mg durante l’allattamento. È molto importante rispettare il nostro fabbisogno giornaliero in quanto la carenza o un eccesso di Vitamina A possono portare a gravi conseguenze:
- Un basso livello di Vitamina A provoca difetti alla vista e, nel tempo, può portare alla cecità. Inoltre questa carenza può creare difficoltà nel processo di crescita e sviluppo dell’organismo e può provocare un’eccessiva sensibilità alle infezioni portando a malformazioni fetali nelle donne in stato di gravidanza.
- Un eccesso di Vitamina A, invece, può creare problemi di ipervitaminosi che causano danni permanenti al fegato e alla milza.
. . . . . .
NOTA BENE
I contenuti medici inclusi nel sito web sono stati scritti e rivisti da personale medico qualificato. Le informazioni contenute in questo sito sono presentate a solo scopo informativo e non intendono sostituire in alcun modo il parere del proprio medico curante o della visita specialistica. In nessun caso costituiranno la diagnosi o la prescrizione di un trattamento.

Articolo supervisionato dal
Medico chirurgo e Direttore Sanitario di Clinica Baviera Bologna
Collabora con Clinica Baviera come Chirurgo Oculista e Direttore Sanitario di Clinica Baviera Bologna dal 2020. È esperto in topografia corneale, oct, fluorangiografia, laser retinico e yag laser per la cataratta secondaria. Nella sua carriera ha svolto oltre 12.500 interventi tra chirurgia della Cataratta, chirurgia della Presbiopia, della Cornea, dello Pterigio, chirurgia del Glaucoma, chirurgia refrattiva e impianti di lente da camera posteriore (ICL). Esperto di chirurgia Palpebrale (Ectropion/Entropion, Dermatocalasi, Xantelasma, Calazio) e delle vie Lacrimali. Nel 2017 ha pubblicato una tecnica personale per la chirurgia dello Pterigio.